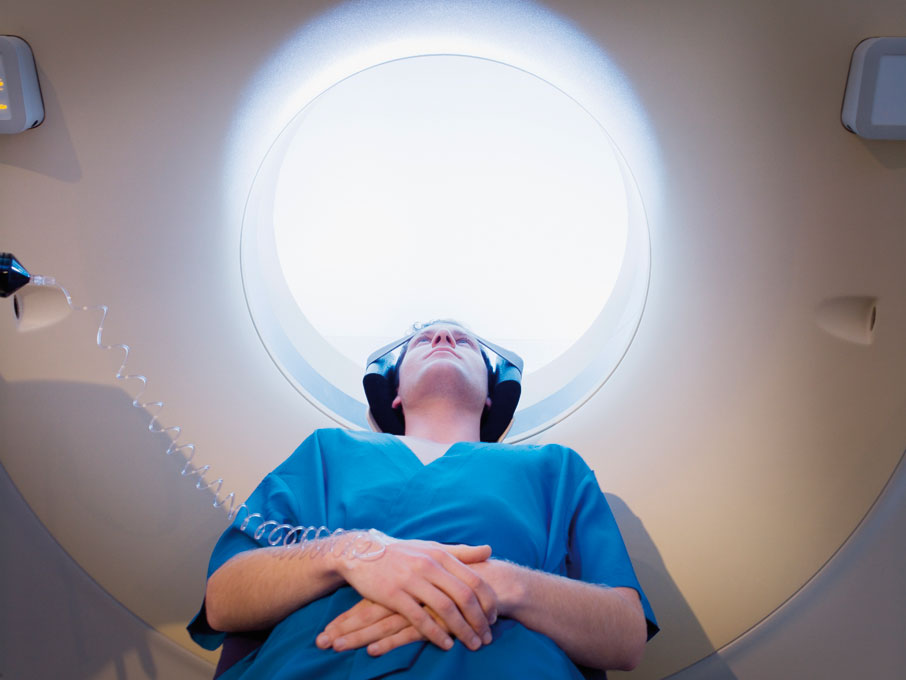
Nos están irradiando gravemente de forma innecesaria
Número 170 - Abril 2014
Tiempo de lectura: 19 minutos
Este texto solo está disponible para suscriptores.

Este texto solo está disponible para suscriptores.